As bombas de infusão são o dispositivo médico ativo mais presente nos hospitais brasileiros: mais de 70% dos pacientes internados recebem alguma forma de terapia intravenosa controlada por esses equipamentos, que movimentam um mercado global de US$ 18,5 bilhões em 2024 com projeção de US$ 28,3 bilhões até 2030, e cuja falha de calibração ou manutenção figura entre as principais causas de eventos adversos medicamentosos em ambiente hospitalar.
Este artigo faz parte do nosso Guia Completo de Engenharia Clínica e deve ser lido em conjunto com os artigos sobre equipamentos de UTI e manutenção de equipamentos hospitalares
Classificação Regulatória e Mercado Global
No Brasil, as bombas de infusão são classificadas pela ANVISA como dispositivos médicos de Classe III (RDC 751/2022), em razão do contato direto com corrente sanguínea e do potencial de dano grave decorrente de falha. Nos Estados Unidos, a FDA as enquadra na Classe II (controles especiais), exigindo notificação pré-comercialização (510(k)) com demonstração de equivalência substancial. Na União Europeia, seguem o Regulamento UE 2017/745 (MDR) como dispositivos de Classe IIb.
O registro na ANVISA exige dossiê técnico completo com resultados de ensaios conforme a IEC 60601-2-24 (norma particular para equipamentos de infusão) e a ABNT NBR IEC 60601-1 (requisitos gerais de segurança elétrica). Fabricantes devem ainda manter Boas Práticas de Fabricação certificadas conforme a RDC 665/2022, equivalente brasileira da ISO 13485.
| Mercado | Classe/Risco | Via regulatória | Norma técnica principal | Certificação fabricante |
|---|---|---|---|---|
| Brasil (ANVISA) | Classe III | Registro (RDC 751/2022) | IEC 60601-2-24 / ABNT NBR IEC 60601-1 | RDC 665/2022 (= ISO 13485) |
| Estados Unidos (FDA) | Classe II | 510(k) pré-comercialização | IEC 60601-2-24 / AAMI HE75 | 21 CFR Part 820 / ISO 13485 |
| União Europeia (CE) | Classe IIb | MDR 2017/745 + Organismo Notificado | IEC 60601-2-24 / EN ISO 14971 | ISO 13485 + Anexo IX MDR |
| Global (OMS) | Alto risco | Recomendação WHO MEDS-LIST | IEC 60601-2-24 | ISO 13485 |
O mercado global de bombas de infusão atingiu US$ 18,5 bilhões em 2024US$ 28,3 bilhões até 2030. As bombas volumétricas respondem por 45% do volume de mercado, enquanto as bombas de seringa, já representam 32%. O segmento de bombas inteligentes (smart pumps) com integração a prontuários eletrônicos cresce a CAGR de 9,1%.
Tipos de Bombas de Infusão: Classificação Funcional e Aplicação Clínica
A literatura e a prática clínica reconhecem seis categorias principais de bombas de infusão, diferenciadas pelo mecanismo de acionamento, volume de operação e aplicação terapêutica. A escolha do tipo correto impacta diretamente a precisão do tratamento e a segurança do paciente.
| Tipo | Mecanismo | Faixa de vazão | Volume típico | Aplicação principal |
|---|---|---|---|---|
| Volumétrica peristáltica | Peristáltico linear ou rotativo | 0,1 – 1.500 mL/h | 50 – 1.000 mL | Antibióticos, hidratação, nutrição parenteral |
| De seringa (pistão) | Fuso de precisão (lead screw) | 0,1 – 200 mL/h | 5 – 60 mL (seringa) | Vasoativos, sedação, insulina, neonatologia |
| Elastomérica | Reservatório elastomérico pressurizado | 0,5 – 250 mL/h (fixo) | 50 – 500 mL | Quimioterapia domiciliar, analgesia pós-operatória |
| Ambulatorial (CADD) | Peristáltico miniaturizado + bateria | 0,1 – 99,9 mL/h | 50 – 100 mL (cassete) | Terapia intravenosa domiciliar, PCA ambulatorial |
| PCA (Analgesia Controlada) | Peristáltico com módulo de demanda | Basal + bôlus demanda | 30 – 100 mL | Controle de dor pós-operatória, paliação |
| Enteral | Peristáltico com equipe enteral | 1 – 300 mL/h | 500 – 1.500 mL | Nutrição enteral via sonda naso/gástrica/jejunal |
A bomba volumétrica peristáltica é o equipamento mais comum em enfermarias e UTIs gerais, adequada para a maioria das infusões de médio e alto volume. A bomba de seringa é indispensável em UTI e neonatologia, onde a precisão em baixos volumes é crítica, erro historicamente letal.
Mecanismos de Acionamento: Do Peristáltico ao Fuso de Precisão
Compreender o mecanismo interno de cada tipo de bomba é fundamental para o engenheiro clínico diagnosticar falhas, avaliar precisão e definir cronogramas de manutenção preventiva. A norma IEC 60601-2-24 classifica os mecanismos em três categorias principais.
Peristáltico linear: uma série de seis a doze dedos ou cames comprime sequencialmente um segmento de tubo de PVC ou silicone, criando uma onda peristáltica progressiva. A frequência de compressão determina a vazão. É o mecanismo mais robusto e de menor custo de manutenção, porém sujeito a variações de fluxo em frequências muito baixas (<1 mL/h) e ao desgaste do tubo da equipe pelo uso repetido.
Peristáltico rotativo: um rotor com dois a três rolos comprime o tubo em um segmento curvo. É o mecanismo mais comum em bombas de baixo custo. A oclusão incompleta do tubo (desgaste do rotor ou rolos) é a principal causa de subinfusão, dificilmente detectada sem calibração com analisador de fluxo.
Cassete de pistão com câmara de sapfira: o mecanismo de maior precisão, utilizado nas bombas de seringa de alta criticidade. Um fuso de aço inoxidável de passo calibrado (lead screw), movido por motor de passo ou servo, avança o êmbolo da seringa em incrementos de nanolitros. A câmara de sapfira elimina atrito e garante precisão de ±1% mesmo em vazões inferiores a 0,5 mL/h. O ponto crítico é o fenômeno de startup delay
Para aprofundamento na norma que rege esses mecanismos e os ensaios de aceitação, consulte nosso artigo sobre a norma IEC 60601 e equipamentos eletromédicos.
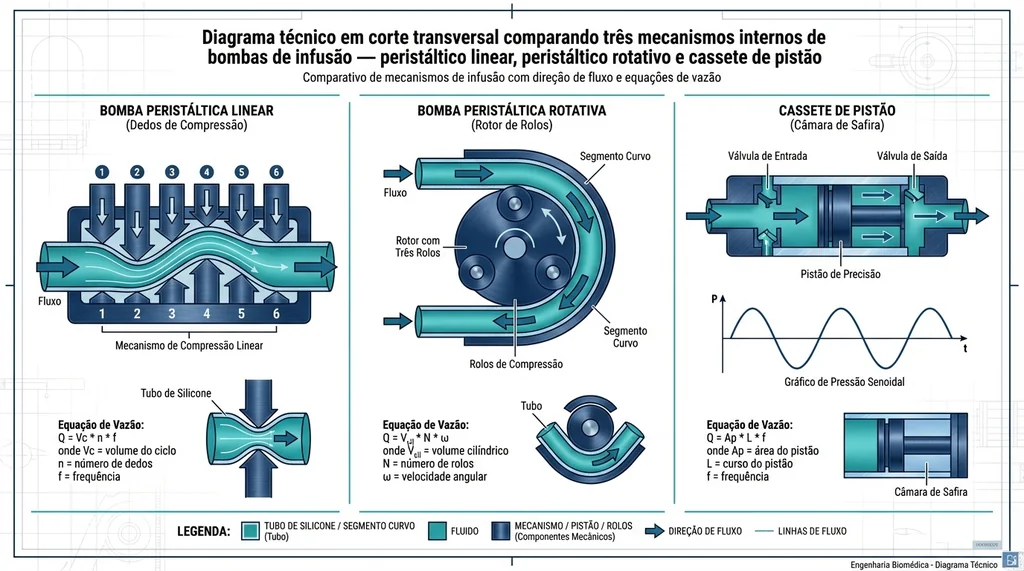
Descrição completa da imagem
Diagrama técnico comparativo dos mecanismos de bomba peristáltica linear, peristáltica rotativa e cassete de pistão utilizados em bombas de infusão hospitalares.
Sistemas de Segurança: DERS, Detecção de Ar e Sensor de Oclusão
A segurança das bombas de infusão modernas é garantida por uma cadeia de sistemas eletrônicos e mecânicos que, em conjunto, reduzem os erros de medicação a taxas inferiores a 0,1 eventos por mil infusões nas unidades que implementam a tecnologia de forma completa.
O DERS (Drug Error Reduction System)Dose Error Reduction Software ou simplesmente biblioteca de medicamentos (drug library), é o avanço mais significativo das últimas duas décadas. A biblioteca contém limites de dose configurados pela farmácia clínica para cada medicamento, concentração e perfil de paciente (adulto, pediátrico, neonatal). Quando o profissional programa uma dose fora dos limites, a bomba emite alertas soft (consultivo, pode ser ignorado com justificativa) ou hard (bloqueio absoluto). Estudos publicados no American Journal of Health-System Pharmacy demonstram redução de 50–80% em erros de programação com DERS ativo.
A Iniciativa de Melhoria de Bombas de Infusão da FDA (2010) foi motivada por aproximadamente 56.000 relatos de eventos adversos entre 2005 e 2009, incluindo mais de 500 mortes e 87 recalls — dos quais 14 foram Class I (risco de morte).
— FDA Infusion Pump Improvement Initiative, 2010
O detector de ar em linha (air-in-line) utiliza um par emissor/receptor de ultrassom posicionado no segmento da equipe: a diferença de impedância acústica entre o líquido e uma bolha de ar acima de 20–50 μL aciona o alarme e bloqueia a bomba automaticamente. A sensibilidade mínima exigida pela IEC 60601-2-24 é de 0,10 mL de ar total.
O sensor de oclusão monitora a pressão a jusante (distal) e a montante (proximal) do mecanismo de infusão. O limiar de oclusão, determina com que rapidez a bomba alerta sobre obstrução. Limiares baixos (100–200 mmHg) são adequados para acessos periféricos; limiares altos (600–900 mmHg) para cateteres centrais de múltiplos lúmens. O tempo de resposta para acionar o alarme não deve exceder 45 segundos na pressão máxima configurada.
O sistema anti-bólus limita o volume que pode ser infundido por livre fluxo gravitacional caso a bomba seja aberta inadvertidamente: a norma IEC 60601-2-24 exige volume de livre fluxo inferior a 0,2 mL. Todas as equipes de bomba volumétrica modernas incluem uma válvula anti-livre-fluxo integrada que fecha automaticamente quando a equipe é removida da bomba.
| Sistema | Tecnologia | Limiar / Sensibilidade | Exigência IEC 60601-2-24 |
|---|---|---|---|
| Detector de ar em linha | Ultrassom (emissor/receptor) | ≥ 20 μL por bolha única | ≤ 0,10 mL acumulado antes do alarme |
| Sensor de oclusão distal | Sensor piezorresistivo de pressão | 100 – 900 mmHg (configurável) | Alarme em ≤ 45 s na pressão máxima |
| Sensor de oclusão proximal | Sensor de pressão diferencial | Detecção de sucção | Alarme obrigatório |
| Anti-bólus (livre fluxo) | Válvula mecânica na equipe | Fechamento automático | ≤ 0,2 mL volume de livre fluxo |
| DERS / Drug Library | Software embarcado + base de dados | Limites soft e hard por medicamento | Não obrigatório pela norma; exigido por boas práticas |
| Alarme de bateria | Monitor de tensão de bateria interna | ≥ 30 min de autonomia residual | Alarme com autonomia mínima de 30 min |
Fabricantes: Mercado Brasileiro e Global
O mercado brasileiro de bombas de infusão é dominado por dois fabricantes nacionais que construíram posição competitiva baseada no modelo de comodato e no atendimento técnico capilar em todo o território nacional.
A Samtronic (São Paulo-SP) é a líder de mercado no Brasil e exporta para mais de 55 países. Seus modelos principais, são amplamente utilizados em UTIs privadas e redes hospitalares. A empresa foi pioneira no Brasil a implementar integração bidirecional com prontuários eletrônicos via HL7 FHIR. A Lifemed (São Paulo-SP) é a principal fornecedora do SUS, com contratos de comodato em hospitais universitários e da rede estadual; seus modelos BI-200-E e BI-8000 são referência em custo-benefício para o setor público.
No mercado global, os principais players são: BD Alaris (Becton Dickinson, EUA), destaque em modularidade e conectividade; Baxter Sigma Spectrum (EUA), forte em nutrição parenteral; e ICU Medical Plum 360 (EUA), após aquisição da linha Hospira da Pfizer.
O modelo de negócios predominante no Brasil é o comodato: o fabricante fornece as bombas gratuitamente ao hospital em troca do compromisso de aquisição exclusiva dos consumíveis (equipes dedicadas e cassetes) pelo período contratual, tipicamente 36 a 60 meses. O custo real do equipamento é embutido nos consumíveis, que chegam a representar 60–80% da receita do fabricante ao longo do contrato. Para o hospital, o comodato elimina o investimento inicial mas reduz a flexibilidade de troca de fornecedor. O engenheiro clínico deve avaliar o custo total de propriedade (TCO) ao comparar propostas, incluindo: preço por equipe, volume mínimo contratual, cobertura de manutenção incluída e penalidades por rescisão.
Para uma análise mais ampla do mercado de dispositivos médicos e os principais fabricantes nacionais, recomendamos nosso artigo sobre empresas de dispositivos médicos no Brasil.
Smart Pumps e Integração com Prontuário Eletrônico
As chamadas smart pumpsHL7 v2.xHL7 FHIR R4 e, em implementações mais recentes, DICOM SR para documentação estruturada.
O fluxo de trabalho de infusão em circuito fechado (closed-loop infusion) funciona da seguinte forma: o médico prescreve no CPOE; a prescrição é validada pela farmácia clínica; a ordem é transmitida eletronicamente à bomba já identificada ao leito via código de barras ou RFID; o enfermeiro confirma a programação no display; e os dados de infusão (volume infundido, alarmes disparados, interrupções) retornam automaticamente ao PEP. Esse ciclo elimina a transcrição manual, fonte de até 39% dos erros de medicação segundo estudo do Institute for Safe Medication Practices (ISMP).
A interoperabilidade plena, contudo, exige investimento em infraestrutura: rede Wi-Fi hospitalar com cobertura de 100% das áreas clínicas, servidor de middleware para integração (tipicamente Capsule Technologies ou ICU Medical DoseEdge), e profissional de TI clínica dedicado à manutenção da biblioteca de medicamentos. No Brasil, hospitais com mais de 200 leitos e certificação ONA Nível 3 ou Qmentum são os principais adotantes.
Um estudo da Palo Alto Networks Unit 42 (2022) escaneou mais de 200.000 bombas de infusão em redes hospitalares dos EUA e encontrou que 75% possuíam vulnerabilidades de segurança conhecidas, sendo 52% suscetíveis às vulnerabilidades críticas URGENT/11 no stack TCP/IP.
— Palo Alto Networks Unit 42, 2022
Embora o DERS possa reduzir erros de programação em até 80%, o ECRI Institute avaliou que esse sistema poderia ter evitado apenas 28% dos problemas reportados em dois anos de análise, evidenciando limitações como fadiga de alarmes e override frequente de alertas.
— ECRI Institute, Health Devices Analysis
Calibração: IEC 60601-2-24 e Procedimentos com Analisador de Fluxo
A calibração de bombas de infusão é uma das atividades mais críticas do laboratório de engenharia clínica. A IEC 60601-2-24 estabelece os limites de exatidão de fluxo que todos os fabricantes devem cumprir, e que os departamentos de engenharia clínica devem verificar periodicamente.
Os parâmetros de exatidão mínima exigidos pela norma são:
- Exatidão de longo prazo: ±5% para bombas volumétricas e ±2% para bombas de seringa, medida ao longo de pelo menos 1 hora de operação contínua.
- Exatidão de curto prazo (uniformidade de fluxo): ±10% medida em intervalos de 1 minuto, para capturar a pulsatilidade do mecanismo peristáltico.
- Oclusão distal: pressão de alarme dentro de ±15% do valor programado.
- Volume infundido: erro de volume acumulado inferior a ±5% ao final da infusão.
O equipamento padrão para calibração é o analisador de fluxo gravimétrico ou volumétrico. O modelo mais utilizado nos hospitais brasileiros é o Fluke Biomedical IDA-4 Plus (ou seu sucessor IDA-5), que mede fluxo por método gravimétrico com resolução de 0,01 mL/h e rastreabilidade ao INMETRO/BIPM. O procedimento básico de calibração segue estas etapas:
- Inspeção visual: integridade física, display, teclado, equipe compatível.
- Verificação elétrica: corrente de fuga, isolamento elétrico (conforme IEC 60601-1).
- Configuração do analisador: modo gravimétrico, temperatura ambiente registrada (correção de densidade da água).
- Infusão de teste a três vazões: 1 mL/h (baixa), 25 mL/h (média) e 100 mL/h (alta) por no mínimo 60 minutos cada.
- Registro do erro percentual em cada ponto; reprovação se qualquer ponto exceder ±5%.
- Verificação do alarme de oclusão: ocluir a saída e medir pressão de alarme com manômetro calibrado.
- Verificação do detector de ar: injetar bolha de ar de 0,1 mL e confirmar alarme.
- Emissão de laudo com resultado aprovado/reprovado e validade de 12 meses.
Bombas reprovadas devem ser retiradas de serviço imediatamente e encaminhadas para manutenção corretiva. O engenheiro clínico deve manter rastreabilidade completa dos laudos conforme exigido pela RDC 2/2010 (tecnovigilância) e pelo programa de manutenção preventiva de equipamentos hospitalares.

| Parâmetro | Ponto de teste | Limite de aprovação | Instrumento | Frequência |
|---|---|---|---|---|
| Exatidão de fluxo (longo prazo) | 1, 25, 100 mL/h | ±5% (volumétrica) / ±2% (seringa) | Analisador gravimétrico (Fluke IDA-4) | Anual ou após corretiva |
| Uniformidade de fluxo (curto prazo) | 25 mL/h por 30 min | ±10% por minuto | Analisador gravimétrico | Anual |
| Pressão de alarme de oclusão | Valor programado ±15% | ±15% do programado | Manômetro calibrado | Anual |
| Detector de ar em linha | Bolha de 0,1 mL injetada | 100% de detecção e alarme | Seringa + equipe de teste | Anual |
| Corrente de fuga ao terra | Modo normal / modo falha | ≤ 500 μA (modo normal) | Analisador elétrico (ESA620) | Anual |
Manutenção Preventiva e Gestão do Parque de Bombas
A gestão eficiente do parque de bombas de infusão é um dos maiores desafios operacionais da engenharia clínica, especialmente em hospitais com contratos de comodato de múltiplos fabricantes. Um hospital de 300 leitos tipicamente opera entre 600 e 900 bombas, distribuídas em todas as unidades.
A manutenção preventiva (MP) anual de uma bomba volumétrica inclui, em média: limpeza interna (remoção de partículas do mecanismo peristáltico), inspeção e lubrificação dos dedos de compressão ou rolos, substituição da bateria interna (ciclo de 2–3 anos), atualização de firmware e biblioteca de medicamentos (DERS), calibração de fluxo e verificação de todos os alarmes. O tempo médio de MP é de 45–90 minutos por equipamento, com custo de peças (principalmente bateria e componentes do mecanismo) entre R$ 80 e R$ 350 por unidade.
O rastreamento do ciclo de vida deve ser feito em sistema CMMS (Computerized Maintenance Management System)
Um indicador crítico a monitorar é a taxa de disponibilidade do parque: o tempo em que o equipamento está em plenas condições de uso dividido pelo tempo total. Para bombas de infusão, o benchmark de mercado é disponibilidade superior a 95%. Quedas abaixo desse nível indicam necessidade de revisão do cronograma de MP ou aumento do estoque de equipamentos reserva (recomendado: 10–15% do parque em reserva técnica).
Para estratégias completas de gestão do parque tecnológico hospitalar, consulte nosso artigo sobre gestão de parque tecnológico hospitalar e sobre manutenção de equipamentos hospitalares.
Tecnovigilância e Notificação de Eventos Adversos
As bombas de infusão figuram sistematicamente entre os cinco equipamentos médicos com mais notificações no sistema de tecnovigilância brasileiro (NOTIVISA) e no sistema americano MAUDE (FDA). Os eventos adversos mais frequentes são: programação incorreta de dose (erro humano facilitado por interface ruim), subdosagem por oclusão não detectada a tempo, sobredose por livre fluxo acidental e falha de alarme de bateria levando à interrupção inadvertida da infusão.
O engenheiro clínico tem obrigação legal de notificar ao fabricante e à ANVISA (via NOTIVISA) qualquer evento adverso grave ou near-miss relacionado a equipamento, conforme a RDC 2/2010 (vigente) e a regulamentação de tecnovigilância. A notificação deve conter: descrição do evento, modelo e número de série do equipamento, condições de uso, consequências para o paciente e medidas corretivas imediatas adotadas.
Para compreender o sistema completo de tecnovigilância no Brasil, consulte nosso artigo sobre tecnovigilância de equipamentos médicos no Brasil.
Perguntas Frequentes sobre Bombas de Infusão
Qual a diferença entre bomba volumétrica e bomba de seringa?
A bomba volumétrica opera com bolsas ou frascos de 50 a 1.000 mL através de equipe peristáltica, sendo indicada para infusões de médio e alto volume como antibióticos, hidratação e nutrição parenteral, com faixa de vazão de 0,1 a 1.500 mL/h. A bomba de seringa opera com seringas de 5 a 60 mL através de mecanismo de fuso de precisão, com faixa de 0,1 a 200 mL/h, e é indispensável quando a precisão em baixas vazões é crítica, onde erros superiores a ±2% podem ter consequências clínicas imediatas.
O que é o modelo de comodato e quais seus riscos para o hospital?
No comodato, o fabricante fornece as bombas gratuitamente ao hospital em troca da compra exclusiva dos consumíveis (equipes dedicadas) pelo período contratual (36–60 meses). O risco principal é a dependência de fornecedor: equipes de um fabricante são incompatíveis com bombas de outro (por design e contrato), dificultando a troca. O hospital deve avaliar o custo total de propriedade (TCO) e incluir cláusulas de saída no contrato. Outro risco é a desatualização tecnológica: se um modelo superior for lançado durante o contrato, o hospital está vinculado ao modelo anterior.
Com que frequência as bombas de infusão devem ser calibradas?
A IEC 60601-2-24 e as boas práticas de engenharia clínica recomendam calibração anual para todos os equipamentos em operação clínica, além de recalibração obrigatória após qualquer manutenção corretiva que envolva o mecanismo de infusão, substituição de bateria ou atualização de firmware. Bombas utilizadas em aplicações de alta criticidade, devem ser consideradas para calibração semestral. Os laudos devem ser rastreáveis e mantidos por pelo menos 5 anos.
O que é DERS e como implementar a biblioteca de medicamentos?
O DERS (Drug Error Reduction System) é um software embarcado nas smart pumps que contém limites de dose (mínima, máxima e crítica) para cada medicamento, concentração e perfil de paciente. A implementação exige: (1) formação de uma comissão multidisciplinar com farmácia clínica, enfermagem e medicina; (2) levantamento de todos os protocolos de infusão em uso; (3) parametrização dos limites com base em referências como o ISMP e o Formulário Terapêutico Nacional; (4) validação clínica antes da ativação; (5) monitoramento contínuo da taxa de override de alertas, taxas acima de 30% indicam problemas de parametrização que precisam ser corrigidos.
Quais são os principais indicadores de gestão do parque de bombas de infusão?
Os indicadores essenciais são: taxa de disponibilidade (meta: ≥ 95%); MTBF (Mean Time Between Failures) em horas de operação; MTTR (Mean Time To Repair)custo por equipe consumida para avaliar rentabilidade do contrato de comodato; e taxa de notificação de eventos ao NOTIVISA, que deve ser monitorada e comparada com o benchmark do fabricante.
Para uma visão completa do papel do engenheiro clínico na gestão de tecnologias como as bombas de infusão, consulte nosso Guia Completo de Engenharia Clínica e o artigo sobre ventiladores mecânicos para engenheiros
Referências e Leituras Complementares
- IEC 60601-2-24: Equipamentos Eletromédicos, Parte 2-24: Requisitos Particulares para Segurança Básica e Desempenho Essencial de Bombas e Controladores de Infusão (IEC, 2012)
- ANVISA, Tecnovigilância: Notificações e Alertas de Bombas de Infusão (NOTIVISA)
- ISMP, Infusion Pump Safety: Guidelines and Resources (Institute for Safe Medication Practices)
- FDA, Infusion Pumps: Safety Communications and Guidance Documents
- Fluke Biomedical, Infusion Device Analyzers IDA-4 e IDA-5: Especificações e Manuais
Artigos relacionados
Certificações para Engenheiros Biomédicos: Guia Completo com CCE, CBET e Mais [2026]
Guia completo sobre certificações para engenheiros biomédicos em 2026: CREA obrigatório, CCE (Certified Clinical Engineer), CBET (AAMI), CHTM, ISO 13485 Lead Auditor, Six Sigma Healthcare e PMP. Comparativo de custo, duração e ROI de cada certificação.
Como Ser Engenheiro Clínico: Passo a Passo da Formação à Primeira Vaga [2026]
Guia completo para se tornar engenheiro clínico: formação, CREA, estágio, certificações e como conseguir a primeira vaga, com dados reais de salários e concursos em 2026.
Engenharia Clínica: O Guia Completo da Profissão Mais Demandada da Biomédica [2026]
Guia completo de engenharia clínica: rotina, KPIs (MTBF, MTTR, uptime), gestão de contratos, PMOC, legislação, salários e mercado de trabalho no Brasil em 2026.
Entrevista de Emprego para Engenheiro Biomédico: Guia Completo de Preparação [2026]
Como se preparar para entrevista de engenheiro biomédico: perguntas técnicas por área (clínica, regulatório, P&D, IA), método STAR para questões comportamentais, processos por tipo de empregador e estratégias de negociação salarial com dados atualizados de 2026.