O ventilador mecânico é o equipamento de suporte de vida mais crítico da terapia intensiva moderna: com um mercado global estimado entre US$ 3,5 e 5,7 bilhões e crescimento de 4 a 7% ao ano o dispositivo concentra décadas de inovação em pneumática, eletrônica de potência, sensoriamento de precisão e algoritmos de controle, e compreender sua engenharia é competência fundamental para qualquer engenheiro biomédico ou clínico que atue em ambientes hospitalares.
Este artigo integra nossa série sobre equipamentos de UTI e aprofunda os princípios de funcionamento que apenas são mencionados em visões gerais. Para o contexto regulatório completo, consulte nossa análise da norma IEC 60601 para equipamentos eletromédicos.
Em 26 de agosto de 1952, durante epidemia de poliomielite em Copenhague com mortalidade de 87%, o anestesista Bjørn Ibsen introduziu a ventilação manual com pressão positiva, reduzindo a mortalidade para aproximadamente 40% e estabelecendo as bases da terapia intensiva moderna.
— Epidemia de Poliomielite de Copenhague, Hospital Blegdam, 1952
A Equação do Movimento: Base Física de Toda Ventilação Mecânica
Todo ventilador mecânico, independentemente de sua geração tecnológica ou fabricante, opera sob os princípios descritos pela equação do movimento do sistema respiratório:
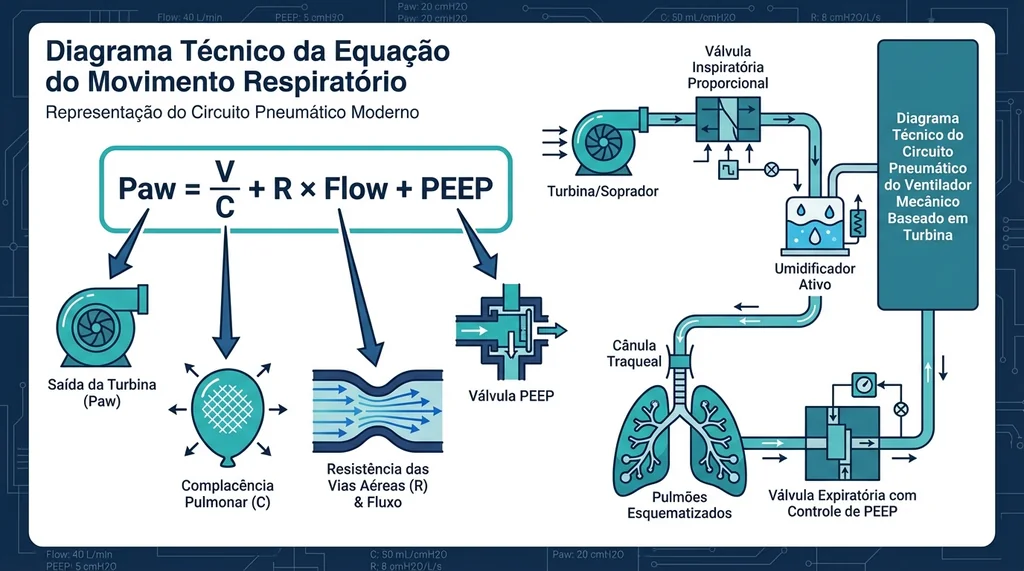
Paw = (V / C) + (R × Flow) + PEEP
Onde Paw é a pressão nas vias aéreas (cmH₂O), V é o volume corrente (mL), C é a complacência do sistema respiratório (mL/cmH₂O), R é a resistência das vias aéreas (cmH₂O·s/L), Flow é o fluxo instantâneo (L/s) e PEEP é a pressão positiva expiratória final (cmH₂O).
Essa equação revela a lógica de controle de todos os modos ventilatórios: o ventilador pode controlar diretamente a pressão (Paw) ou o fluxo/volume, mas não ambos simultaneamente. Quando o modo controla pressão, o volume resultante depende da mecânica pulmonar do paciente (C e R). Quando controla volume, a pressão gerada varia com a resistência e complacência pulmonares. Essa dualidade fundamental distingue os dois grandes paradigmas de modos ventilatórios.
Em pulmões saudáveis, a complacência típica é de 60–100 mL/cmH₂O e a resistência de 1–3 cmH₂O·s/L. Em SDRA grave, a complacência pode cair para 15–25 mL/cmH₂O, exigindo pressões muito maiores para o mesmo volume, razão pela qual a ventilação protetora com baixos volumes correntes (4–6 mL/kg de peso predito) é padrão nessa condição.
Descrição completa da imagem
Diagrama técnico da equação do movimento respiratório Paw igual V sobre C mais R vezes Flow mais PEEP com circuito pneumático completo de ventilador mecânico moderno com turbina.
Mecanismos de Acionamento: Como o Ventilador Gera Fluxo
O princípio de geração de fluxo é a primeira grande divisão tecnológica entre gerações de ventiladores:
| Mecanismo | Princípio | Vantagens | Limitações | Exemplos |
|---|---|---|---|---|
| Turbina/Blower | Motor elétrico de alta velocidade (20.000–80.000 RPM) comprime ar ambiente | Independente de rede de gases, leve, controle preciso de FiO₂, baixo ruído | Requer filtragem rigorosa do ar ambiente, aquecimento do motor | Hamilton G5, Dräger Evita Infinity V500, Magnamed FlexiMag |
| Pistão | Pistão linear ou rotativo comprime câmara de volume conhecido | Controle volumétrico preciso, independência de gases pressurizados | Tamanho e peso maiores, mais peças mecânicas sujeitas a desgaste | Ventiladores domiciliares, transporte de média complexidade |
| Válvulas proporcionais (O₂ + Ar) | Mistura de O₂ e ar comprimido hospitalares via válvulas solenoides proporcionais | Resposta rápida, alta precisão de FiO₂, sem partes móveis de grande porte | Dependência total de rede de gases pressurizados (3–5 bar) | Siemens Servo-i, Medtronic PB 980 |
| Fole (Bellows) | Câmara flexível comprimida pneumaticamente | Simplicidade construtiva, boa visualização do volume | Menos responsivo, controle limitado de fluxo, obsoleto em UTIs | Gerações antigas (Bird Mark 7, Ohio 560) |
Os ventiladores modernos de UTI utilizam quase universalmente turbinas de velocidade variável (BLDC, Brushless DC Motors) combinadas com válvulas solenoides para controle de FiO₂. A turbina opera em malha fechada: um controlador PID ajusta continuamente a rotação para atingir a curva de pressão ou fluxo programada, com tempo de resposta inferior a 20 ms, fundamental para detectar e responder aos esforços inspiratórios espontâneos do paciente.
Sensores de Fluxo e Pressão: Tecnologias de Medição
A precisão do ventilador depende diretamente da qualidade dos seus sensores. Os principais tipos utilizados em ventiladores de UTI são:
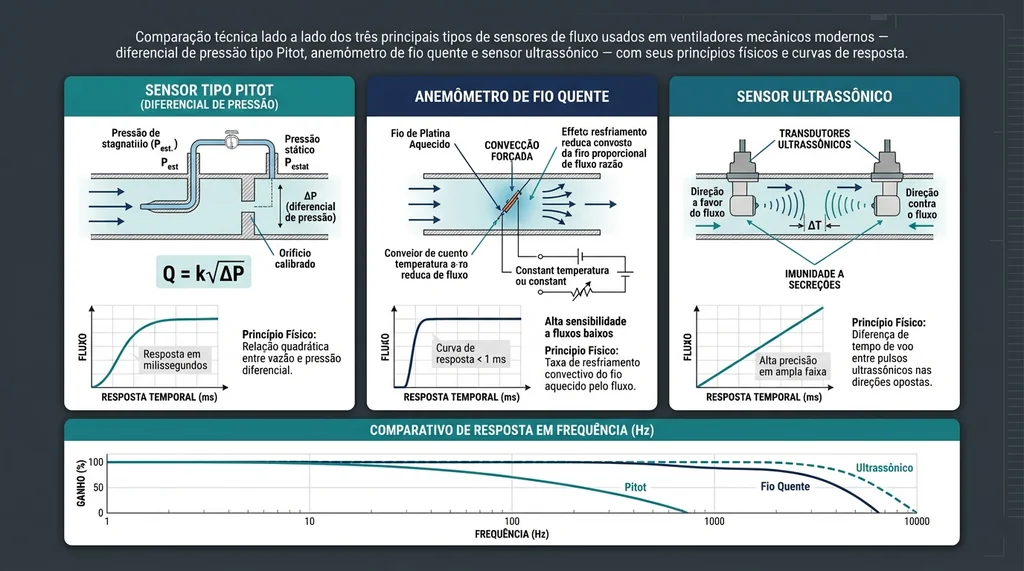
Sensores de fluxo diferencial (tipo Pitot): Medem a diferença de pressão (ΔP) entre dois pontos do circuito separados por um orifício calibrado ou tela de malha fina. A relação Q = k√ΔP permite calcular o fluxo volumétrico. São robustos, economicamente viáveis e amplamente usados no ramo expiratório. A desvantagem é a suscetibilidade à condensação de umidade, que altera o sinal.
Anemômetros de fio quente (hot-wire anemometers): Um filamento de platina ou tungstênio é mantido a temperatura constante por um circuito de retroalimentação. O fluxo de gás causa resfriamento proporcional à sua velocidade, e a potência elétrica necessária para manter a temperatura é proporcional ao fluxo. Oferecem resposta em frequência superior a 1 kHz, ideal para captura de transientes rápidos em modos espontâneos. Sensíveis a contaminação por secreções.
Sensores ultrassônicos de trânsito de tempo: Dois transdutores piezoelétricos opostos emitem pulsos ultrassônicos em sentidos contrários. A diferença de tempo de percurso entre o sentido a favor e contra o fluxo é proporcional à velocidade do gás. Oferecem alta precisão, sem peças móveis, imunidade a umidade e secreções, por isso predominam em ventiladores de alta tecnologia e sensores de loop de paciente (proximal).
Os sensores de pressão utilizados são predominantemente piezoresistivos em tecnologia MEMS (Microelectromechanical Systems): uma membrana de silício com strain gauges piezoresistivos integrados deflete sob pressão, alterando a resistência elétrica de forma proporcional. Oferecem resolução de ±0,1 cmH₂O, faixa típica de −20 a +120 cmH₂O e compensação eletrônica de temperatura integrada. Sensores capacitivos são usados em aplicações de maior precisão absoluta.
| Parâmetro | Especificação Típica | Tecnologia |
|---|---|---|
| Faixa de fluxo inspiratório | 0 a 180–200 L/min | Pitot / Ultrassônico |
| Resolução de fluxo | ±0,1 L/min | Ultrassônico |
| Faixa de pressão | −20 a +120 cmH₂O | MEMS piezoresistivo |
| Resolução de pressão | ±0,1 cmH₂O | MEMS piezoresistivo |
| Tempo de resposta do sensor | < 1 ms (fluxo), < 2 ms (pressão) | Fio quente / MEMS |
| FiO₂ | 21–100%, ±2% | Célula galvânica ou paramagnético |
Para uma análise mais ampla dos princípios de sensoriamento em equipamentos biomédicos, consulte nosso artigo sobre instrumentação biomédica e transdução de sinais biológicos.
Descrição completa da imagem
Diagrama comparativo dos sensores de fluxo em ventiladores mecânicos mostrando tubo de Pitot diferencial, anemômetro de fio quente e sensor ultrassônico com princípios físicos e curvas de resposta em frequência.
Modos Ventilatórios: Da Ventilação Convencional aos Modos Inteligentes
Os modos ventilatórios evoluíram de ciclos puramente controlados para algoritmos adaptativos de malha fechada. A taxonomia atual organiza os modos em três gerações:
Modos convencionais (primeira geração):
- VCV, Volume Control Ventilation: Volume corrente e fluxo fixos; pressão resultante variável conforme mecânica pulmonar. Garante ventilação minuto, mas pode gerar picos de pressão em pulmões pouco complacentes.
- PCV, Pressure Control Ventilation: Pressão inspiratória fixa; fluxo e volume resultantes variáveis. Limita barotrauma, mas não garante volume corrente constante.
- SIMV, Synchronized Intermittent Mandatory Ventilation: Mistura de ciclos mandatórios (VCV ou PCV) com respirações espontâneas entre eles. Usado em desmame, mas crescentemente substituído por PSV.
Modos de suporte (segunda geração):
- PSV, Pressure Support Ventilation: Cada esforço inspiratório detectado é amplificado por uma pressão de suporte fixa. O paciente controla frequência, tempo inspiratório e volume. Modo padrão de desmame.
- CPAP, Continuous Positive Airway Pressure: Pressão positiva contínua sem ciclos mandatórios. Paciente respira espontaneamente contra PEEP. Usado em SAOS e insuficiência respiratória leve.
- BIPAP, Bilevel Positive Airway Pressure: Alterna entre dois níveis de pressão (IPAP e EPAP). Pode ser não invasivo (VNI) ou invasivo, com ampla aplicação em DPOC descompensado.
- APRV, Airway Pressure Release Ventilation: Mantém pressão elevada (P-high) por longos períodos com liberações breves para expiração (P-low). Favorece recrutamento alveolar em SDRA grave.
Modos adaptativos e inteligentes (terceira geração):
- ASV, Adaptive Support Ventilation: Algoritmo baseado no conceito de mínimo trabalho respiratório de Otis. Calcula automaticamente a combinação ótima de frequência respiratória e volume corrente para cada paciente, ajustando-se continuamente às mudanças de mecânica pulmonar.
- PAV, Proportional Assist Ventilation: O suporte é proporcional ao esforço instantâneo do paciente (fluxo e volume), calculado pelo ventilador a cada ms. Requer medição contínua da mecânica pulmonar em tempo real (RunStat® em Medtronic PB 980).
- NAVA, Neurally Adjusted Ventilatory Assist: Captura o sinal elétrico do diafragma (Edi) via cateter nasogástrico com eletrodos. O ventilador é acionado e proporcional ao impulso neural do paciente, eliminando o atraso e a assincronia das interfaces convencionais baseadas em pressão ou fluxo.
| Modo | Variável Controlada | Gatilho (Trigger) | Ciclagem | Aplicação Principal |
|---|---|---|---|---|
| VCV | Volume / Fluxo | Tempo ou fluxo/pressão | Volume | Sedação profunda, SDRA (lung-protective) |
| PCV | Pressão | Tempo ou fluxo/pressão | Tempo | Controle de pressão de platô, RN/pediátrico |
| PSV | Pressão de suporte | Fluxo (esforço espontâneo) | Fluxo (% do pico) | Desmame, ventilação confortável |
| APRV | Pressão (dois níveis) | Tempo | Tempo | SDRA grave, recrutamento alveolar |
| ASV | Adaptativo (f × VC ótimos) | Fluxo/esforço | Adaptativo | Desmame automatizado, qualquer fase |
| NAVA | Proporcional ao Edi | Sinal neural (Edi) | Edi | Assincronia grave, desmame difícil |
Controle PID e Algoritmos de Malha Fechada
O coração computacional do ventilador moderno é um sistema de controle em malha fechada baseado em controladores PID (Proporcional-Integral-Derivativo). Para cada ciclo respiratório, com duração de 0,3 a 5 segundos, o controlador executa os seguintes passos em tempo real:
1. Medição: sensores capturam pressão (Paw) e fluxo (Flow) a cada 1–5 ms.
2. Cálculo do erro: diferença entre o valor desejado (setpoint) e o valor medido.
3. Correção PID: a saída de controle é calculada como u(t) = Kp·e(t) + Ki·∫e(t)dt + Kd·de(t)/dt.
4. Atuação: sinal enviado ao driver do motor da turbina ou à válvula solenoide proporcional.
5. Verificação de alarmes: pressão de pico, pressão de platô, volume corrente expirado, PEEP e FiO₂ são verificados a cada ciclo.
Em modos avançados como PAV e NAVA, os ganhos do controlador são ajustados dinamicamente baseando-se na mecânica pulmonar calculada em tempo real, tornando o sistema adaptativo. O Hamilton G5, por exemplo, utiliza o algoritmo Intellivent-ASV que integra SpO₂ e EtCO₂ para ajuste automático de FiO₂ e ventilação alveolar, um sistema de malha fechada de nível superior.
Os alarmes são implementados como camadas de segurança independentes do controlador principal, com circuitos de hardware dedicados que garantem ação mesmo em caso de falha do software principal, requisito obrigatório da ISO 80601-2-12.
Circuito Pneumático: Umidificação, Filtragem e Válvulas
O circuito pneumático do paciente conecta a saída do ventilador às vias aéreas. Seus componentes determinam a qualidade e segurança do gás entregue:
Umidificação: O gás entregue deve ser umidificado e aquecido para evitar lesão do epitélio traqueobrônquico e ressecamento de secreções. Existem duas abordagens:
- HME (Heat and Moisture Exchanger): Dispositivo passivo que retém calor e umidade do ar expirado e os devolve na inspiração seguinte. Simples, sem consumo de energia, mas menos eficaz em pacientes hipotérmicos, com alto débito respiratório ou secreções abundantes.
- Umidificador ativo (câmara aquecida): Câmara com água destilada aquecida eletricamente. O gás passa sobre a superfície aquosa e é umidificado ativamente. Eficácia superior, mas requer circuito aquecido (fio térmico) para evitar condensação.
Filtragem: Filtros HEPA (High-Efficiency Particulate Air) e filtros virais/bacterianos são instalados no ramo expiratório e, em alguns protocolos, no inspiratório. Em pacientes com tuberculose ativa, SARS-CoV-2 e outras infecções transmitidas por aerossol, a filtragem expiratória de ≥99,97% (filtros H13/H14) é obrigatória para proteção ambiental.
Válvulas expiratórias: A válvula expiratória (ou PEEP valve) mantém a pressão positiva no final da expiração. Nos ventiladores modernos, é uma válvula proporcional eletromecânica controlada em malha fechada, permitindo tanto PEEP fixo quanto PEEP dinâmico em modos como APRV.
Para aprofundamento em protocolos de manutenção e gestão de circuitos, veja nosso guia sobre manutenção de equipamentos hospitalares.
Normas Técnicas: ISO 80601-2-12 e Regulamentação Brasileira
Os ventiladores mecânicos são dispositivos de classe III (alto risco) no Brasil, sujeitos à regulamentação mais rigorosa da ANVISA. As principais normas aplicáveis são:
- ISO 80601-2-12:2020 Requisitos particulares de segurança básica e desempenho essencial para ventiladores de cuidados críticos. Define testes de alarme, precisão de entrega de volume e pressão, modos mínimos obrigatórios e requisitos de bateria backup.
- ISO 80601-2-84:2020 Requisitos para ventiladores domiciliares de longo prazo, com foco em confiabilidade, ruído e usabilidade por cuidadores não profissionais.
- IEC 60601-1:2005+A1:2012 Segurança elétrica geral para equipamentos eletromédicos (adotada como ABNT NBR IEC 60601-1 no Brasil).
- Portaria INMETRO 384/2020 Requisitos de avaliação de conformidade específicos para ventiladores mecânicos no âmbito do SBAC.
- RDC ANVISA 751/2022 Regime de regularização de dispositivos médicos, com enquadramento de ventiladores na classe III.
A ISO 80601-2-12 exige que o ventilador mantenha ventilação adequada (alarme e backup automático) mesmo com falha de qualquer único componente, princípio de "single-fault safety". Isso implica redundância em sensores críticos, fonte de alimentação com bateria interna de pelo menos 30 minutos e algoritmos de detecção de falha com reconfiguração automática.
Para o contexto regulatório completo da cadeia de dispositivos médicos, veja nossa análise da IEC 60601 e do processo de manutenção preventiva e corretiva.
Fabricantes Brasileiros e o Cenário Nacional
A pandemia de COVID-19 expôs de forma dramática a dependência do Brasil em relação a fabricantes estrangeiros de ventiladores mecânicos. Em 2020, o país possuía aproximadamente 65.000 ventiladores mecânicos com 3.500 deles inoperantes no SUS por falta de peças ou manutenção. O governo federal contraiu mais de R$ 787 milhões em contratos emergenciais para aquisição de ventiladores, parte dos quais resultaram em escândalos de superfaturamento e entregas incompletas.
Esse cenário impulsionou o crescimento e reconhecimento de fabricantes nacionais:
Magnamed (São Paulo): Desenvolve os ventiladores FlexiMag (UTI adulto/pediátrico) e OxyMag (transporte e emergência). O FlexiMag obteve aprovação da FDA norte-americana, distinção rara para fabricantes brasileiros de equipamentos críticos. A empresa priorizou integração de modos avançados (ASV, PAV) em plataforma nacional.
Intermed (São Paulo): Com mais de 25.000 ventiladores vendidos, é o maior fabricante nacional em volume. A linha TAKAOKA inclui ventiladores de UTI, transporte e neonatal. Possui parceria com hospitais universitários para desenvolvimento e validação clínica de novos modos.
KTK (Curitiba): Especializada em equipamentos de terapia respiratória, com linha de ventiladores para ventilação não invasiva e transporte.
Projeto INSPIRE (USP): Em resposta à crise de COVID-19, pesquisadores da Escola Politécnica da USP desenvolveram o ventilador INSPIRE como hardware de código aberto (open-source), com documentação completa de circuito e firmware disponibilizada publicamente. O projeto demonstrou a viabilidade de desenvolvimento nacional rápido e influenciou políticas de reserva tecnológica em saúde.
Durante a pandemia de COVID-19, o SENAI CIMATEC liderou a iniciativa I+M com 39 unidades em 21 estados: dos 4.047 ventiladores quebrados recebidos do SUS, 2.516 foram recuperados (62,17%), com impacto estimado no atendimento de mais de 30.000 vidas.
— SENAI CIMATEC, Iniciativa I+M (Inovação + Manutenção), 2020
A Magnamed recebeu a maior encomenda governamental durante a crise: 6.500 ventiladores no valor de R$ 322,5 milhões, ampliando sua produção 30 vezes em parceria com Positivo Tecnologia, Embraer, Suzano, Klabin e Flex.
— Contratos Emergenciais do Governo Federal, 2020
| Fabricante | Sede | Principais Modelos | Destaques | Aprovações |
|---|---|---|---|---|
| Magnamed | São Paulo/SP | FlexiMag, OxyMag | Modos ASV e PAV, tela touchscreen, compacto | ANVISA, FDA (EUA) |
| Intermed | São Paulo/SP | TAKAOKA Neo, TAKAOKA Plus | Maior volume nacional, UTI + neonatal + transporte | ANVISA, CE (Europa) |
| KTK | Curitiba/PR | KTK VNI, KTK Transport | Especialização em VNI e transporte | ANVISA |
| INSPIRE (USP) | São Paulo/SP | INSPIRE v1.0 | Open-source, documentação pública completa | Aprovação emergencial ANVISA (2020) |

Inteligência Artificial e o Futuro da Ventilação
A incorporação de algoritmos de inteligência artificial representa a próxima fronteira dos ventiladores mecânicos, com aplicações já em fase clínica ou de pré-comercialização:
Detecção de assincronia paciente-ventilador: Redes neurais convolucionais treinadas em milhões de ciclos respiratórios são capazes de identificar automaticamente os tipos de assincronia (double-triggering, reverse triggering, flow starvation, auto-PEEP) em tempo real, alertando o clínico ou até ajustando parâmetros automaticamente.
Protocolos automatizados de desmame: Sistemas como o SmartCare/PS (Dräger) e o Intellivent-ASV (Hamilton) implementam protocolos de desmame baseados em regras que ajustam continuamente PSV, FiO₂ e PEEP em resposta a parâmetros do paciente, demonstrando redução no tempo de desmame em estudos clínicos randomizados.
Monitorização de mecânica pulmonar em tempo real: Algoritmos de regressão calculam complacência e resistência a cada ciclo respiratório, sem necessidade de manobras de oclusão, permitindo personalização contínua dos parâmetros.
Digital twins pulmonares: Modelos computacionais personalizados do sistema respiratório do paciente, alimentados em tempo real pelos dados do ventilador, permitem simular o efeito de diferentes configurações ventilatórias antes de aplicá-las, tecnologia ainda em pesquisa clínica avançada.
Para engenheiros interessados em desenvolvimento de algoritmos para dispositivos médicos, nosso artigo sobre software como dispositivo médico (SaMD) oferece o contexto regulatório necessário.
Perguntas Frequentes sobre Ventiladores Mecânicos
Qual é a diferença entre VCV e PCV na prática clínica e de engenharia?
Do ponto de vista de engenharia de controle, VCV opera com controle de fluxo (malha fechada de fluxo, pressão como variável resultante) e PCV opera com controle de pressão (malha fechada de pressão, fluxo como variável resultante). Na prática, VCV garante volume corrente constante independentemente das mudanças de mecânica pulmonar, vantajoso para garantir ventilação minuto, mas com risco de barotrauma se a complacência cair. PCV limita a pressão de pico, vantajoso para pulmões lesados, mas com volume corrente variável. A maioria dos ventiladores modernos oferece modos híbridos (PRVC, Pressure-Regulated Volume Control) que combinam as vantagens de ambos.
Por que a turbina substituiu as válvulas proporcionais alimentadas por rede de gases como mecanismo dominante em UTI?
A turbina oferece independência de rede de gases pressurizados, crítica em transporte, desastres e locais sem infraestrutura de gases. Além disso, o custo operacional é menor (sem consumo de O₂ para propulsão, apenas para FiO₂), o controle eletrônico de rotação permite respostas mais rápidas e precisas, e a manutenção é simplificada. A desvantagem de requerer filtragem rigorosa do ar ambiente é superada pelos benefícios em cenários de uso moderno.
O que é NAVA e em que situações clínicas ele é superior aos modos convencionais?
NAVA (Neurally Adjusted Ventilatory Assist) usa o sinal elétrico do diafragma (Edi) como gatilho e variável de controle do suporte. Ele é superior em situações de assincronia grave, quando o paciente tem drive respiratório preservado mas os modos convencionais não conseguem sincronizar com seu padrão neural. É particularmente útil em neonatos e crianças (onde o esforço é pequeno e difícil de detectar por fluxo/pressão), em pacientes com DPOC e auto-PEEP importante, e durante desmame difícil. Requer cateter de Edi específico e treinamento especializado.
Como o engenheiro clínico avalia a calibração de um ventilador em campo?
Os testes de calibração de campo incluem: verificação de entrega de volume corrente com pulmão de teste (teste lung) de complacência conhecida, confirmação de PEEP com manômetro de referência, verificação de FiO₂ com analisador de O₂ calibrado, teste de alarmes (desconexão simulada, obstrução), medição de tempo de resposta ao trigger com stimulador de esforço (trigger tester), e verificação de segurança elétrica com analisador de segurança elétrica. A frequência de calibração segue o plano de manutenção preventiva, tipicamente semestral para ventiladores de UTI, com registro em sistema de gestão conforme RDC ANVISA 02/2010.
Qual o impacto do mercado de ventiladores mecânicos no contexto do setor de dispositivos médicos brasileiro?
Os ventiladores mecânicos representam um dos segmentos de maior valor unitário no mercado brasileiro de equipamentos médicos, com preços de R$ 80.000 a R$ 450.000 por equipamento para modelos de UTI. O mercado global de ventiladores foi avaliado entre US$ 3,5 e 5,7 bilhões com CAGR projetado de 4–7%, impulsionado pelo envelhecimento populacional, aumento da prevalência de DPOC e SDRA, e demanda por ventilação domiciliar. No Brasil, a pandemia revelou a necessidade estratégica de nacionalização da produção, e fabricantes como Magnamed e Intermed expandiram significativamente sua capacidade produtiva no período. Para o contexto mais amplo do setor, consulte nossa análise do mercado de dispositivos médicos no Brasil.
O domínio dos princípios de engenharia dos ventiladores mecânicos, da equação do movimento aos algoritmos de controle de última geração, é uma competência diferenciadora para o engenheiro biomédico. Com o avanço da inteligência artificial, a ventilação mecânica caminha para um futuro de sistemas totalmente adaptivos, onde o ventilador aprende continuamente com a fisiologia do paciente. Profissionais capazes de compreender, desenvolver, avaliar e manter esses sistemas estarão no centro da inovação em saúde das próximas décadas. Para expandir sua formação nessa área, explore também nosso guia sobre bombas de infusão e o panorama completo de equipamentos de UTI.
Artigos relacionados
Bombas de Infusão: Tipos, Funcionamento, Calibração e Manutenção
Guia técnico completo sobre bombas de infusão, com mecanismos de acionamento, sistemas de segurança DERS, calibração IEC 60601-2-24, fabricantes brasileiros (Samtronic, Lifemed) e gestão do modelo de comodato para engenheiros clínicos e gestores hospitalares.
Certificações para Engenheiros Biomédicos: Guia Completo com CCE, CBET e Mais [2026]
Guia completo sobre certificações para engenheiros biomédicos em 2026: CREA obrigatório, CCE (Certified Clinical Engineer), CBET (AAMI), CHTM, ISO 13485 Lead Auditor, Six Sigma Healthcare e PMP. Comparativo de custo, duração e ROI de cada certificação.
Como Ser Engenheiro Clínico: Passo a Passo da Formação à Primeira Vaga [2026]
Guia completo para se tornar engenheiro clínico: formação, CREA, estágio, certificações e como conseguir a primeira vaga, com dados reais de salários e concursos em 2026.
Engenharia Clínica: O Guia Completo da Profissão Mais Demandada da Biomédica [2026]
Guia completo de engenharia clínica: rotina, KPIs (MTBF, MTTR, uptime), gestão de contratos, PMOC, legislação, salários e mercado de trabalho no Brasil em 2026.